Il trattamento delle Cifosi.
Il rachide che si presenta rettilineo quando viene visto frontalmente presenta fisiologicamente delle curve sul piano sagittale. Una lordosi cervicale, una cifosi toracica e una lordosi lombare. Queste curve sono intimamente connesse fra di loro. Una loro variazione di ciascuno di esse si ripercuote sulle altre. Secondo Stagnara la cifosi toracica (T2-T12) presenta fisiologicamente un valore angolare medio di 37° (30°-50°) Cobb, mentre la lordosi lombare (L1-S1) ha un valore angolare medio di 50° (32°-80°). Un aumento o una diminuzione del valore angolare della fisiologica cifosi toracica, fuori dal range di normalità, risulta patologico e si definisce ipo cifosi se il valore angolare è minore rispetto ai valori fisiologici, o lordosi toracica se ci troviamo di fronte ad una inversione della cifosi. Se il valore angolare supera i 50° parliamo di iper cifosi toracica.
Le ipo cifosi toraciche o le lordosi toraciche sono molto frequenti e nella quasi totalità dei casi associate a scoliosi.
Le iper cifosi toraciche possono presentarsi associate a scoliosi ma possono rappresentare l’unica patologia presente nella colonna vertebrale.
Le cifosi si dividono in due grandi gruppi:
Le cifosi a carattere astenico o atteggiamento di cifosi caratterizzate da pazienti con habitus astenico con deformità ben correggibile e senza alterazioni strutturali delle vertebre.
Le cifosi strutturate possono essere classificate, come le scoliosi in
– Idiopatica Giovanile
– Osteocondrosica (M. di Scheuermann)
– Congenita
– Neuromuscolare
– Neurofibromatosica
– Collagenopatie
– Malattie reumatiche
– Osteocondrodistrofie
– Traumi vertebrali
– Infezioni (Morbo di Pott)
– Disordini metabolici
– Tumori.
CIFOSI ASTENICA POSTURALE O ATTEGGIAMENTO DI CIFOSI
E’ presenta nella maggior parte dei casi in pazienti di età pre adolescenziale con scarsa propensione all’attività sportiva che si presentano spesso con posture alterate anche nelle normali attività di vita quotidiana. Il quadro clinico appare caratteristico con aumento delle curve fisiologiche, scapole alate, addome prominente. Con opportune manovre, stimolando la contrazione dei muscoli addominali e paravertebrali il rachide ritrova il normale assetto sagittale.
In questi casi una buona attività fisica associata ad una ginnastica appropriata per stimolare la tonicità dei muscoli addominali, paravertebrali toracici, lombari e glutei, la ginnastica respiratoria possono sortire degli ottimi risultati.
Un busto ortopedico in questa fase di ipotonia muscolare, in assenza di alterazioni strutturali delle vertebre toraciche, appare sconsigliato.
E’ del tutto evidente che il persistere di una situazione di alterato carico sulle cartilagini di accrescimento vertebrale con conseguente alterazione della crescita delle vertebre, ci indurrà a prescrivere un busto ortopedico ma sempre associato ad intensa rieducazione funzionale.
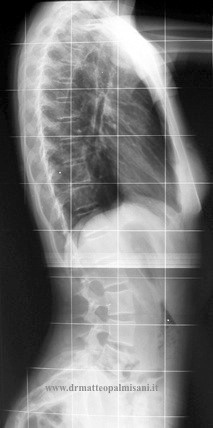

IPERCIFOSI STRUTTURALE O MORBO DI SCHEUERMANN
La forma di iper cifosi più frequente è rappresentata dal “Dorso curvo osteocondrosico” o Morbo di Scheuermann.
Descritta per la prima vola da H. Scheuermann nel 1921 (Kyphosis dorsalis juvenilis) come esiti di una necrosi asettica degli anelli apofisari vertebrali.
Etiopatogenesi
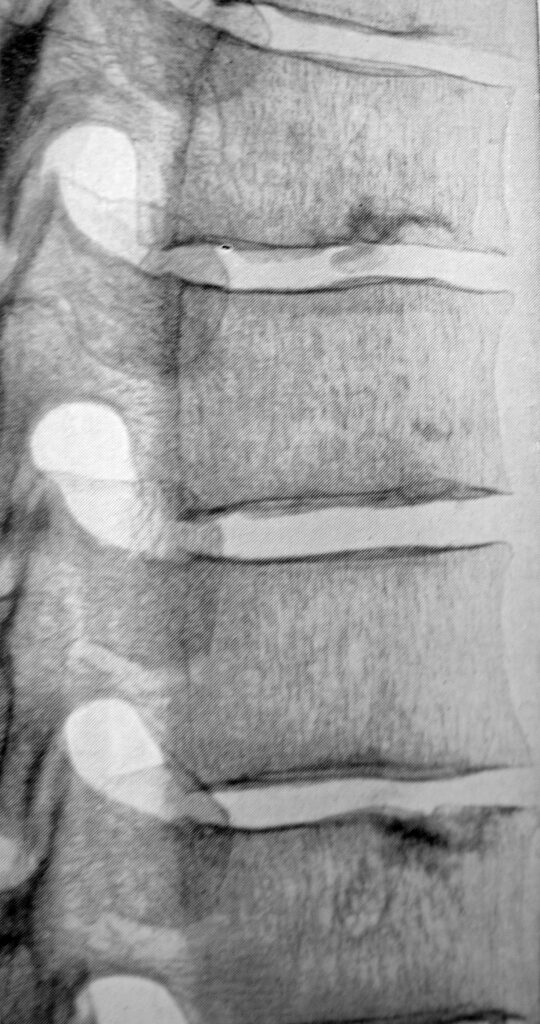
Nel 1956 Schmorl e Junghans definirono la malattica come esito dell’alterazione della placche cartilaginee vertebrali che sottoposte a carichi alterati determinano l’affondamento dei dischi all’interno dei piatti cartilaginei (Ernie di Schmorl) (Fig. 1) con perdita d elasticità e mobilità dei dischi stessi oppure con la perdita di proprietà elastiche del disco che determina un sovraccarico della cartilagine dell’accrescimento della vertebra con conseguente cuneizzazione del corpo vertebrale.(Fig. 2)
Fig. 1 Ernie di Schmorl
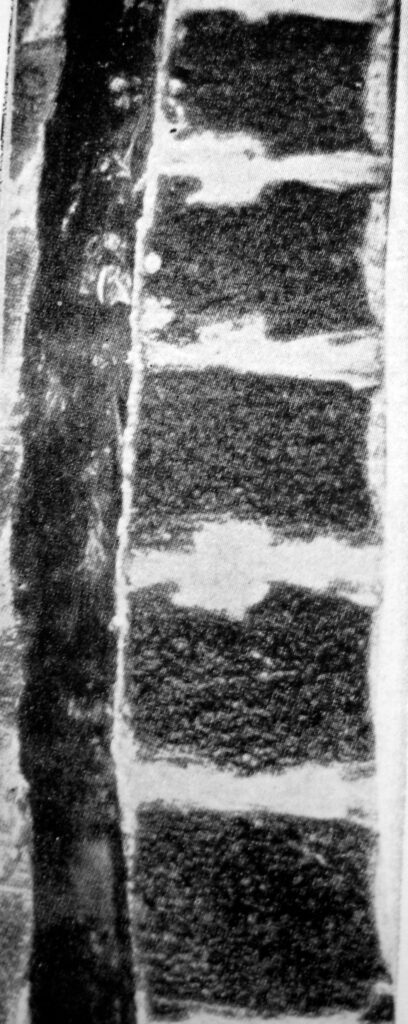
Sorensen K.H., nel 1964, stabili i requisiti clinico radiografici per definire la cifosi osteocondrosica di Scheuermann.
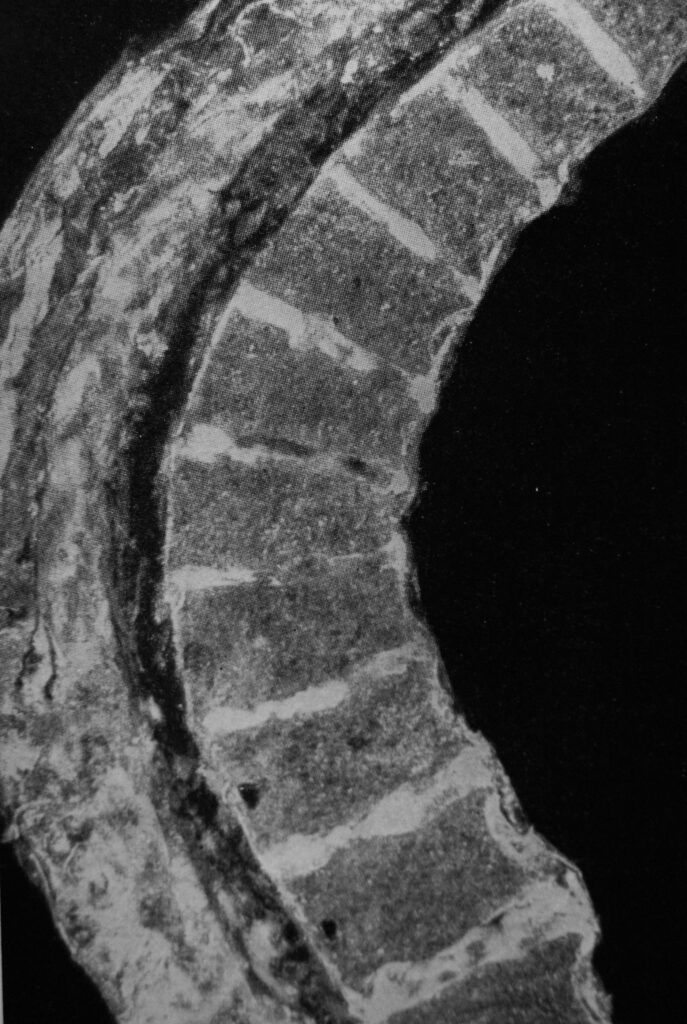

Fig. 2 Cuneizzazione dei corpi vertebrali e alterazioni strutturali dei piatti cartilaginei vertebrali
Quest’ultima era presenta quando erano interessati almeno 3 livello adiacenti d i corpi vertebrali presentavano una cuneizzazione di almeno 5°.
Altre teorie etiopatogenetiche della cifosi di Scheuermann vennere proposte come: anomalie della cartilagine di accrescimento dei piatti cartilaginei (Ippolito e Ponseti), anomalie del disco intervertebrale con successive alterazioni della cartilagine (Aufdermaur e Jaffe), osteoporosi giovanile (Bradford e Moe). Possiamo a tutt’oggi affermare che la etiopatogenesi certa della cifosi di Scheuermann non è conosciuta e che trattasi di una malattia con cause multifattoriali.
Caratteristiche cliniche
La iper cifosi presenta una incidenza variabile dallo 0,4% al 10% nelle vari casistiche. Come per la scoliosi presenta una spiccata familiarità senza alcuna predilezione di sesso. L’età più colpita è compresa fra i 12 e i 14 anni. La malattia può presentarsi in tutto il rachide ma predilige il tratto medio toracico seguito dal passaggio toracolombare.
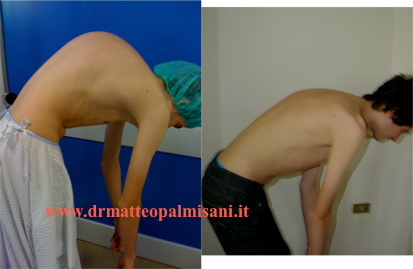
Il quadro clinico è rappresentato dalla presenza di un aumento della fisiologica cifosi toracica che si accentua in flessione anteriore del tronco accompagnata da un aumento della lordosi lombare e cervicale.
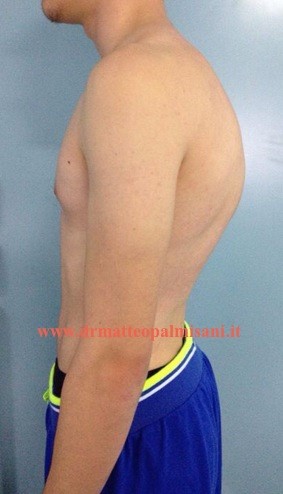

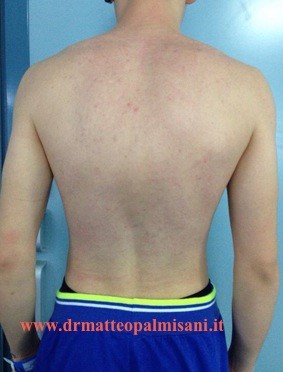
Questo è dovuto al meccanismo compensatorio che si l’organismo mette in atto per consentire allo sguardo di posizionarsi sulla linea dell’orizzonte. Si evidenzia inoltre un deficit della muscolatura paravertebrale e spesso una riduzione della flessibilità del rachide lombare con una riduzione della flessione anteriore del tronco. Caratteristica peculiare della iper cifosi osteocondrosica, a differenza della scoliosi idiopatica, è la presenza di dolore in sede vertebrale in particolare all’apice della cifosi e al passaggio toracolombare dove si verifica l’inversione della curve dalla cifosi toracica alla lordosi lombare. Si tratta di un dolore che nelle prime fasi si presenta solo sotto sforzo principalmente durante l’attività sportiva che poi, con il progredire della malattia vertebrale e l’accentuazione della deformità, compare anche in posizione eretta e durante la deambulazione.
Caratteristiche radiografiche
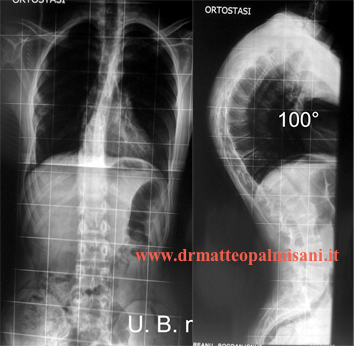
Le curve fisiologiche del rachide in proiezione laterale sono costituite dalla lordosi cervicale, dalla cifosi toracica e dalla lordosi lombare. Queste curve sono intimamente interconnesse fra loro, nel senso che un aumento o una diminuzione di una delle curve si ripercuote sulle altre che si modificano in modo da compensare la variazione del valore angolare. Il valore angolare della cifosi toracica, secondo Stagnara, è compreso fra 30° e 50° con un valore medio di circa 37°. La lordosi lombare è compresa fra i 30° e 80° con valore angolare medio di 50°.
Lo studio radiografico nelle cifosi consiste nell’eseguire dei radiogrammi in posizione eretta che comprendano tutto il rachide (cervicale, toracico, lombare, bacino e anche) in una unica lastra in proiezione anteroposteriore e laterale.
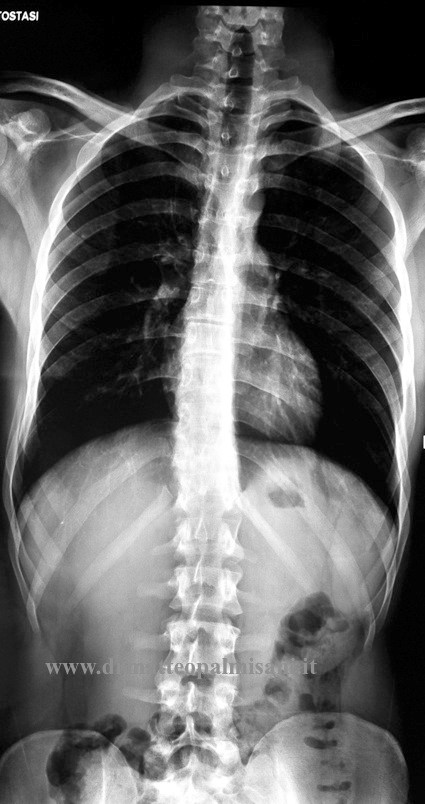
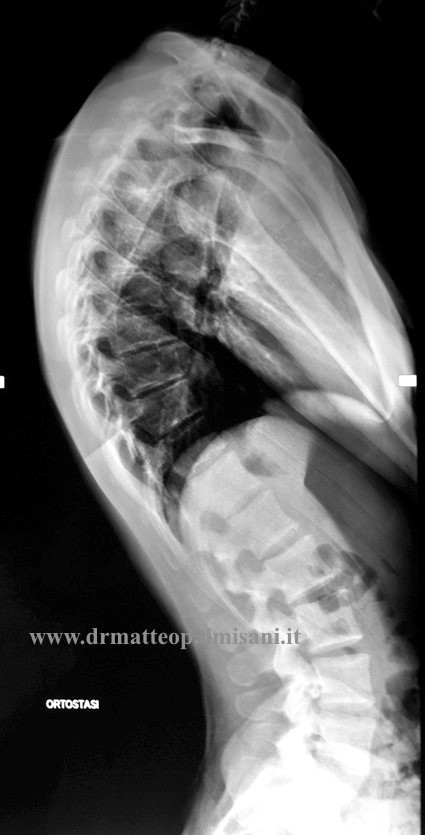
All’esame radiografico si può evidenziare se in proiezione antero posteriore vi è la presenza di una scoliosi, che nella maggior parte dei casi appare di valore angolare poco significativo e non sempre presente. Nei radiogrammi eseguiti in proiezione laterale si può misurare il valore angolare della cifosi comprendendo nella misurazione il piatto superiori di T2 e quello inferiore di T12. La lordosi lombare compresa fra il piatto superiore di L1 e il piatto sacrale. E’ indispensabile valutare l’asseto sagittale del rachide tracciando una linea perpendicolare a partenza dal corpo vertebrale di C7 (C7 Plumline) che risulta nella norma se cade a livello dell’angolo postero superiore del sacro positivo se cade in avanti o negativo se cade posteriormente.
Si possono valutare inoltre i parametri pelvici (Incidenza pelvica, pelvic tilt, sacral slope) che rivestono una notevole importanza nel valutare l’asseto globale del rachide in proiezione sagittale.
Saranno da ricercare inoltre la presenza di cuneizzazione dei corpi vertebrali, alterazioni strutturali dei piati cartilaginei sotto forma di erosioni e/o ernie di Schmorl, il numero di vertebre interessate dalla malattia. Si può eseguire una RMN del rachide toracico per una migliore valutazione delle alterazioni anatomiche vertebrali e la presenza o meno di ernie toraciche a volte presenti in particolare nei pazienti adulti.
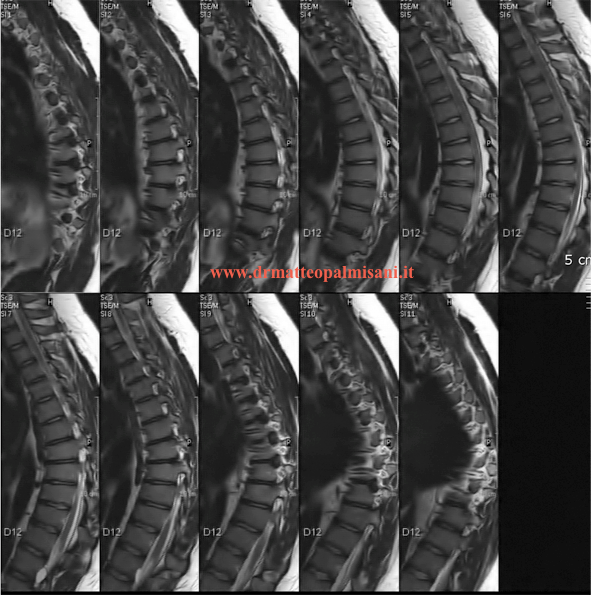
Trattamento
Il trattamento della ipercifosi toracica da M. di Scheuermann può essere ortopedico e chirurgico.
Trattamento ortopedico
Il trattamento ortopedico non si discosta dal trattamento ortopedico della scoliosi idiopatica. Consiste nel posizionamento di un busto ortopedico che deve essere indossato a tempo pieno o parziale in base alla gravità della deformità e alla crescita del paziente. Il trattamento ortopedico ha lo scopo principale di evitare l’aggravamento della deformità, l’estensione delle alterazioni strutturali dei corpi vertebrali e quindi prevenire problemi di peggioramento o di dolori al rachide caratteristiche della malattia anche dopo la fine della crescita. In presenza di un periodo di crescita adeguato, se le alterazioni strutturali non sono gravi e particolarmente diffuse nelle vertebre, se il paziente indossa per un periodo adeguato il busto si possono ottenere anche dei risultati soddisfacenti in termini di correzione della deformità. Utile associare al trattamento ortopedico anche un trattamento riabilitativo che aiuti a mantenere una corretta postura durante le ore di assenza del busto e che consenta di migliorare il tono muscolare. A questo proposito i pazienti possono e devono praticare attività sportiva.
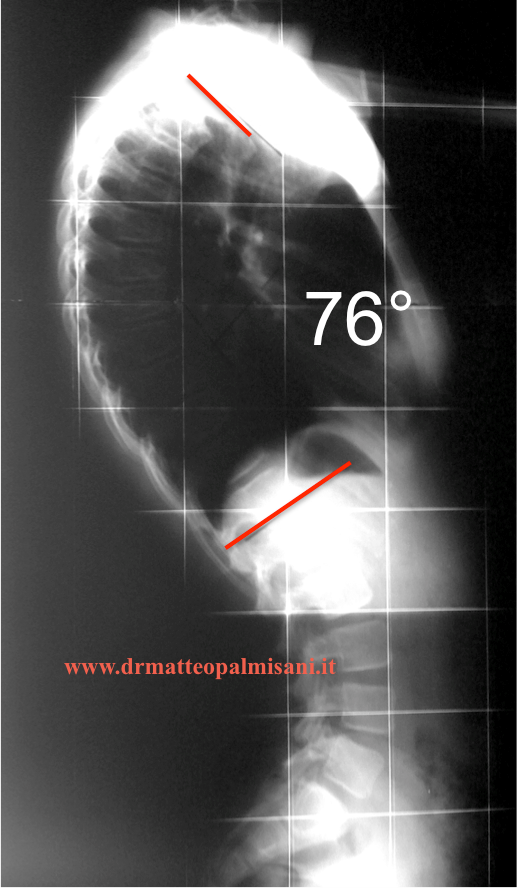
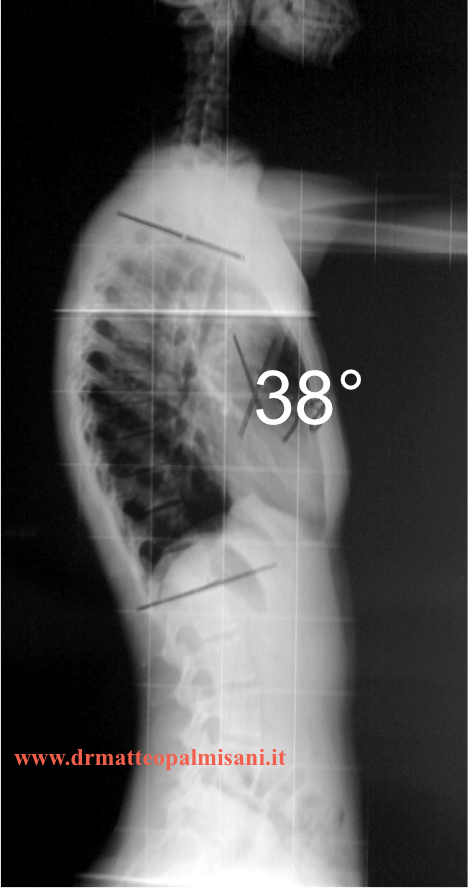
Trattamento chirurgico
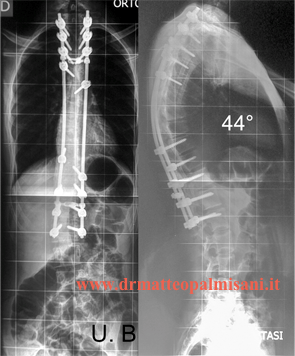
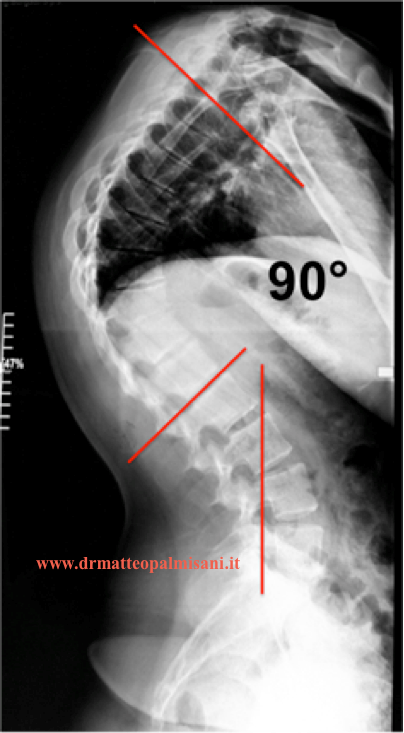
Un trattamento chirurgico è indicato in presenza di una deformità superiore a 70°, in peggioramento nonostante un adeguato trattamento ortopedico e con associato dolore al rachide.
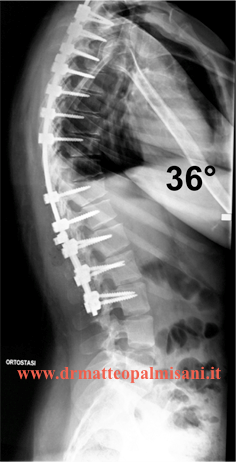
L’intervento consiste nell’eseguire una artrodesi vertebrale strumentata che comprenda tutta la deformità toracica. L’estensione dell’artrodesi dipende dal valore angolare, dal numero di vertebre interessate dalla malattia, dall’assetto sagittale e nella maggior parte dei casi si estende dalle prime vertebre toraciche (T2 o T3) alle prime vertebre lombari (L2 oL3). Essendo limitata l’estensione dell’artrodesi alle prime vertebre lombari il deficit funzionale della flessione del rachide appare molto ridotto.
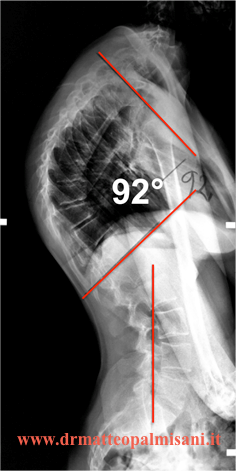
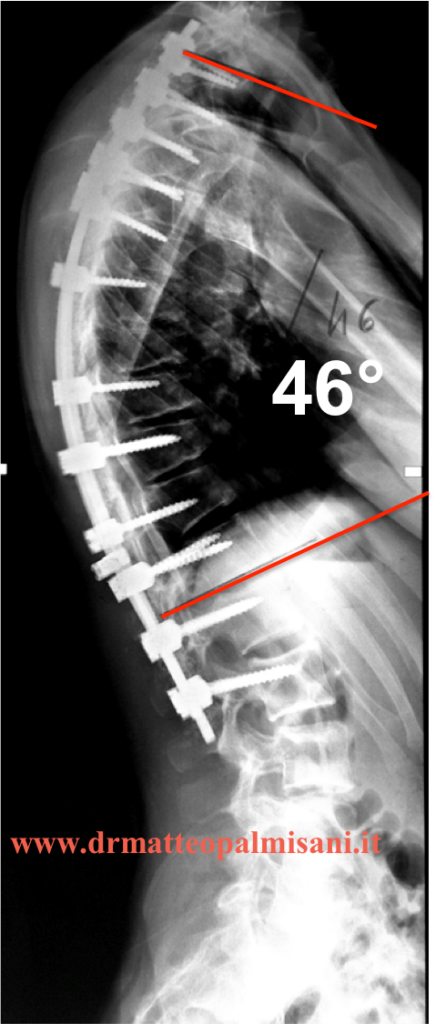
Un accesso posteriore è adeguato nella quasi totalità dei casi e consiste nella esposizione dei corpi vertebrali nel posizionamento della strumentazione (in genere viti peduncolari).
In casi di deformità particolarmente rigida si associa l’esecuzione delle osteotomie di Ponte, che consistono nella liberazione posteriore delle connessioni tra le vertebre con l’asportazione delle articolari e del complesso legamentoso in modo tale da mobilizzare le vertebre e consentire la correzione della cifosi attraverso un meccanismo di accorciamento del rachide attraverso una compressione intervertebrale.
Si procede infine ad eseguire l’artrodesi vertebrale attraverso la decorticazione della lamine e delle trasverse e nell’apposizione di innesto osseo che può essere autoplastico (prelevato dallo steso paziente dal bacino), omoplatico (da donatore e fornito dalle banche dell’osso) o sintetico costituito da idrossiapatite e fosfato tricalcico che rappresentano la componente minerale dell’osso. L’impego di innesto di banca o sintetico ha il vantaggio di evitare la patologia, piuttosto frequente, della sede del prelievo sotto forma di ematomi dolori e cicatrici, anche se l’innesto autoplastico ha indubbiamente maggiori possibilità di fusione dell’artrodesi attraverso una migliore e rapida integrazione degli innesti. L’impiego, come noi facciamo, di un trapianto misto (autoplastico e sintetico) risulta una scelta migliore nel considerare il rapporto costo beneficio per il paziente.
L’impiego della sintesi peduncolare e delle osteotomie secondo Ponte ha consentito in questi ultimi anni di azzerare le necessità di eseguire un tempo anteriore di liberazione ed artrodesi riducendo i tempi chirurgici, le possibili complicazioni legate all’accesso anteriore che consiste nell’apertura del torace e nell’aggredire le vertebre per via anteriore e di ridurre i tempi di recupero.
Durante la correzione della deformità si esegue il monitoraggio delle funzioni neurologiche midollari attraverso il risveglio intraoperatorio o l’impiego dei potenziali motori e sensitivi intraoperatori.
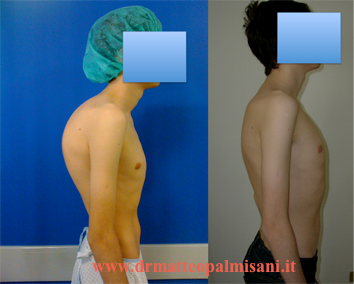
In mani esperte, si tratta di un intervento sicuro con risultati clinici estetici molto evidenti con una notevole soddisfazione da parte dei pazienti.